Инсульт: причины возникновения, симптомы, диагностика и способы лечения

Что такое инсульт
Инсульт ещё называют «мозговым ударом», и это оправдано: главное, что происходит во время этого состояния — острая сосудистая патология мозга. В результате работа мозга нарушается, а некоторые его функции пропадают временно или навсегда.
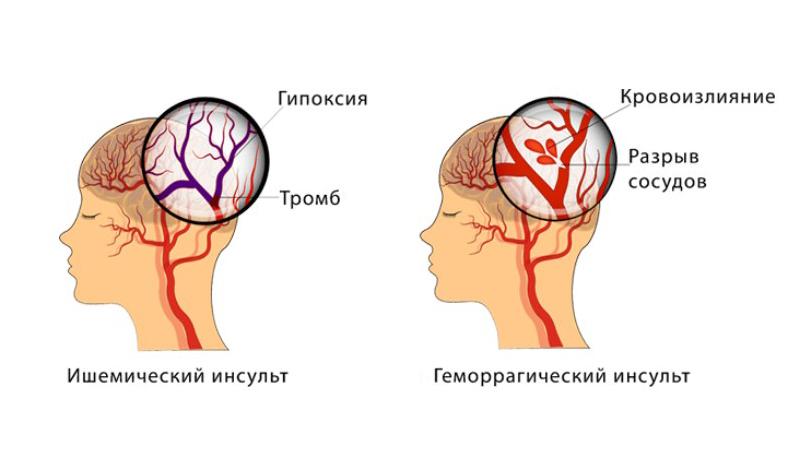
Инсульт в зависимости от течения может быть ишемическим или геморрагическим.
Ишемический инсульт
Ишемический инсульт (от латинского ischaemia, произошедшего от греческих слов «задерживать, останавливать» и «кровь») также называют инфарктом мозга, поскольку процессы, которые его вызывают, аналогичны тем, которые вызывают сердечный приступ. Его причина — закупорка артерии, которая приводит к отмиранию участка головного мозга из-за недостаточного снабжения кровью и кислородом.
При этом ишемические инсульты бывают атеротромботическими и тромбоэмболическими: первый развивается из-за закупорки сосуда головного мозга тромбом, второй — из-за закупорки сосуда тромбом из периферического источника, чаще всего из сердца.
Геморрагический инсульт
В старину геморрагический инсульт называли апоплексическим ударом. В отличие от ишемического инсульта, геморрагический возникает из-за кровоизлияния в мозг после разрыва стенки сосуда. При этом кровь скапливается и давит на окружающую мозговую ткань, повреждая её и угрожая инвалидностью.
Причины инсульта
— Этиология (причина) инсульта — тромбоз/ эмболия сосудов головного мозга — как артерий, так и вен, — пояснил 78.ru врач рентгенохирургических методов диагностики и лечения ГБУЗ МО «Красногорская больница» Артур Егиян.
Привести к инсульту могут разные заболевания, связанные с сердечно-сосудистой системой. Так, по словам гештальт-терапевта Альмира Шаяхметова, к основным причинам инсульта относятся гипертония, атеросклероз, нарушения сердечного ритма. Также фактором риска является диабет, который влияет на прочность сосудов.
Привычки, которые приводят к инсульту
К развитию инсульта, как и многих других заболеваний, могут привести собственные привычки, которые не относятся к здоровому образу жизни.
— Исходя из этиологии данного заболевания, самый вредный и практически самый распространенный фактор риска, вызывающий атеросклероз и «тромбоз» — это курение, — отметил Артур Егиян.
Также среди вредных привычек, которые приводят к инсульту, он выделил:
- приём жирной пищи, которая, в свою очередь, повышает холестерин,
- малоподвижный образ жизни,
- ожирение.
Альмир Шаяхметов добавил к этому списку чрезмерное употребление алкоголя и переутомление.
Диагностика инсульта
Первичная диагностика инсульта проводится исходя из жалоб больного — любые признаки нарушения мозгового кровообращения являются поводом для обращения к врачу. Однако важно выяснить, какой именно инсульт произошёл — ишемический или геморрагический, поскольку они по-разному лечатся, кроме того, нужно определить, есть ли кровоизлияние в область ишемического инсульта.
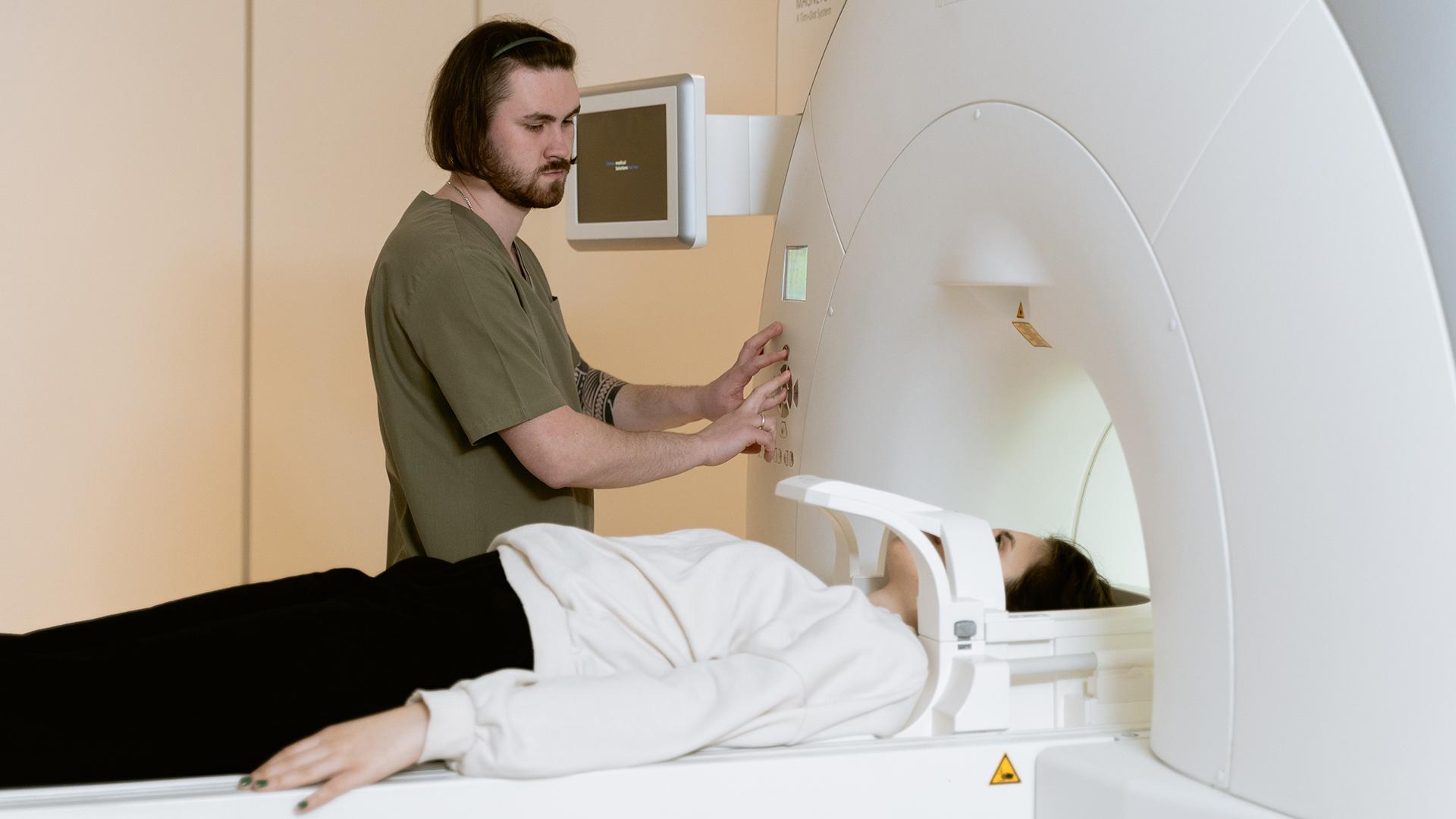
Для этого используется компьютерная томография (КТ) — она позволяет определить геморрагический инсульт в первые сутки, пока ишемический ещё не виден. Также применяется магнитно-резонансная томография (МРТ) — она менее чувствительна к острым состояниям, однако позволяет диагностировать именно ишемический инсульт.
Если нет возможности провести КТ или МРТ, у больного берётся спинномозговая пункция, однако это не самый достоверный метод — кровь от кровоизлияния может появиться в спинномозговой жидкости даже через двое-трое суток. Также используют церебральную ангиографию — это рентгенологический метод исследования сосудов, когда в них вводится контрастное вещество.
Первые признаки инсульта
Симптомы у ишемического и геморрагического инсультов схожи, именно поэтому для определения вида этого состояния используются исследования в больнице. К таким симптомам относятся:
- онемение или слабость в руке, ноге или лице, особенно с одной стороны тела,
- затрудненная речь или невозможность понимать речь,
- резкое ухудшение зрения на один или оба глаза, косоглазие,
- проблемы с равновесием или координацией,
- резкая необъяснимая головная боль, часто с рвотой, головокружение,
- потеря сознания, нарушение или спутанность сознания, когда человек не понимает, где находится.
У ишемического инсульта иногда могут случиться предвестники — ухудшение слуха, резкая смена настроения. Геморрагический инсульт, как правило, наступает внезапно и его симптомы более выраженные, особенно в части головной боли, судорог, рвоты и комы.

При геморрагическом инсульте человек не может дотянуться подбородком до ключицы, добавил Артур Егиян. Есть и другие признаки, которые помогут окружающим понять, что у близкого случился инсульт.
— Очень давно существует мнемоническая техника УЗП — улыбнуться, заговорить, поднять. При инсульте улыбка, как правило, будет кривая. Один уголок рта остается опущенным. Вместо улыбки в лучшем случае выйдет кривая ухмылка, — рассказал Артур Егиян. — Пациент с инсультом не может проговорить привычные слова или речь становится невнятной. При попытке поднять перед собой две руки одна из них будет плохо подниматься или даже «уплывать» в сторону.
Причины срочно вызвать скорую помощь
При появлении любого из симптомов, а тем более сразу нескольких необходимо срочно вызывать скорую помощь. Инсульт — это состояние, при котором чем быстрее будет оказана помощь, тем ниже риск трагических последствий.
При инсульте существует так называемое «терапевтическое окно» — это 4,5 часа от начала проявления симптомов, когда есть возможность провести тромболизис (ввести препараты, которые «рассосут» тромб) или тромбоэкстракцию (операцию по удалению тромба).
Скорость прибытия в больницу и осмотра врачами при инсульте критически важна, поэтому обращаться к ним нужно немедленно.
Что делать, если у человека случился инсульт
1. Вызвать скорую помощь.
2. Уложить человека в безопасное положение — лучше всего на боку, слегка приподняв голову.
3. Если больной в сознании, спросить, когда у него появились симптомы, какие он принимает препараты и страдает ли хроническими заболеваниями — это поможет врачам.
4. Если человеку тяжело дышать, нужно снять стесняющую одежду — ослабить галстук, расстегнуть тугой воротник, снять шарф.
5. Нужно обеспечить больному покой и свежий воздух.

Категорически запрещено пытаться человека накормить, напоить или помогать ему встать: при инсульте могут быть проблемы с глотанием, а попытки встать приведут к изменению давления и ухудшению состояния.
Профилактика инсульта
Профилактика инсульта состоит в ведении здорового образа жизни — именно такие рекомендации дают врачи. Так, Альмир Шаяхметов в беседе с 78.ru рекомендовал:
- контролировать давление и уровень сахара в крови;
- избегать курения и чрезмерного употребления алкоголя;
- поддерживать здоровый вес;
- заниматься регулярной физической активностью;
- следить за рационом питания, употребляя больше овощей, фруктов и зерновых, ограничить поваренную соль и ненасыщенные жиры.
— Рекомендуется всем пациентам (при отсутствии сахарного диабета или заболеваний почек) при повышении уровня систолического артериального давления (АД) более 140 мм рт. ст. и/или диастолического АД более 90 мм рт. ст. проведение регулярного скрининга АД и соответствующая терапия при артериальной гипертензии (модификация образа жизни и медикаментозная терапия) с целью снижения риска острых ишемических событий, — дополнил Артур Егиян.
Кроме того, при наличии заболеваний, которые обостряют риск инсульта, нужно строго контролировать их течение. К таковым относится сахарный диабет: по словам Артура Егияна, риск ишемического инсульта при этом заболевании увеличивается в 1,8–6 раз.
— Рекомендуется коррекция уровня холестерина (ХС) (изменение образа жизни, гиполипидемические (гипохолестеринемические и гипотриглицеридемические) препараты). У пациентов с коронарной патологией рекомендуется отдавать предпочтение лечению ингибиторами ГМГ-КoA-редуктазы (статинами), — констатировал Артур Егиян.
Реабилитация после инсульта
Реабилитация после инсульта может продлиться от нескольких недель до года. Это зависит как от возраста и исходного состояния здоровья пациента, так и от скорости его обращения за медицинской помощью и объёма поражения тканей. Сложнее всего протекает реабилитация в пожилом возрасте, когда метаболические процессы в организме замедляются.
Обычно реабилитация после инсульта проходит в три этапа:
1 этап: от начала госпитализации и до 3 месяцев — в это время купируют приступ, пациент проходит интенсивное лечение в острый период (21 день), далее работают над тем, чтобы человек мог принимать вертикальное положение;
2 этап: с 3 до 6 месяцев — на этом этапе возвращают подвижность парализованным мышцам и конечностям, используя возможности лечебной физкультуры;
3 этап: с 6 месяцев до 1 года — в это время пациенту возвращают бытовые навыки, в том числе самообслуживания, и восстанавливают психологически комфорт.
Врачи отмечают, что если по прошествии года остались какие-то последствия — например, двигательные нарушения, — они будут сопровождать человека всю жизнь.






